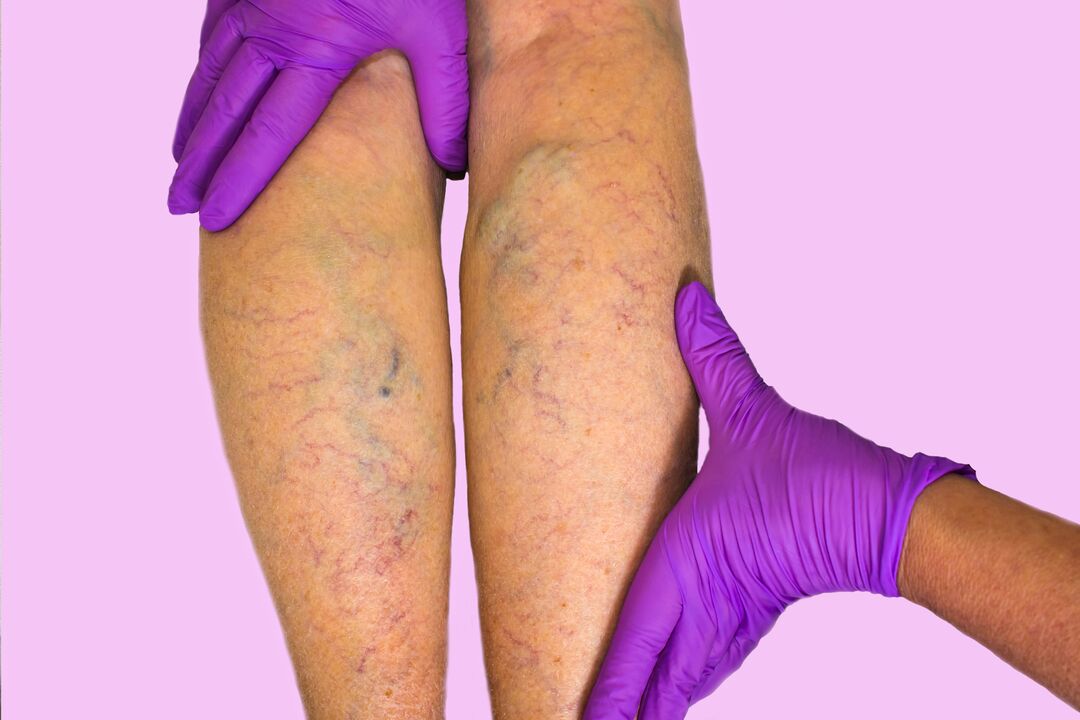
Les varices sont une expansion pathologique de la lumière des veines provoquée par un amincissement de leurs parois et une diminution du tonus. À un stade avancé, les ganglions veineux gonflent sous la peau et peuvent périodiquement devenir enflammés. Les varices ne sont pas seulement un défaut esthétique. Le symptôme indique une altération de la circulation sanguine, ce qui détériore la qualité de la nutrition des tissus et des organes et augmente le risque de formation de caillots sanguins. Un diagnostic et un traitement précoces peuvent ralentir le développement de la maladie et prévenir les complications.
À propos de la maladie
Les varices sont une maladie chronique qui englobe toute perturbation de la structure et du fonctionnement du système veineux. Il peut s'agir d'anomalies congénitales déterminées génétiquement, ainsi que de changements pathologiques survenus sous l'influence de facteurs externes.
Les varices touchent environ 60 % des adultes dans le monde, notamment les Européens. Ce sont principalement les femmes qui souffrent de varices. Cela est dû à la présence d'un lien entre le tonus des parois vasculaires et les niveaux d'hormones.
Types de varices
Les varices font généralement référence à l'hypertrophie des veines des jambes, mais des changements pathologiques peuvent également affecter d'autres parties du corps. Selon l'emplacement, il y a :
- varices du rectum (hémorroïdes);
- dilatation des veines de l'œsophage;
- varices du cordon spermatique chez l'homme (varicocèle) ;
- varices des membres inférieurs.
Parfois, les varices réticulaires sont isolées séparément. Il est constitué de réseaux vasculaires et d'étoiles visibles sous la peau. Elle apparaît principalement sur les jambes, mais peut apparaître sous les seins, sur l'abdomen et dans d'autres parties du corps. La maladie est diagnostiquée lorsque les veines saphènes du lit réticulaire sont dilatées dans la couche réticulaire du derme. Cela survient chez 50 % des femmes. La formation de nœuds est inhabituelle.
Types de varices des extrémités selon la classification CEAP (stades de développement) :
- C0 – aucun signe ;
- C1 – apparition de varices et d’étoiles ;
- C2 – varices ;
- C3 – un gonflement des jambes apparaît, indiquant le développement d'une insuffisance veineuse ;
- C4 – modifications trophiques sous forme d'hyperpigmentation, lipodermatosclérose (épaississement de la peau du tiers inférieur de la jambe) ;
- C5 – cicatrisation des ulcères veineux ;
- C6 – ulcères veineux qui ne guérissent pas.
Symptômes
Les principaux symptômes des varices des membres inférieurs comprennent :
- lourdeur dans les jambes (mollets), gonflement, < le soir ;
- fatigue accrue des jambes;
- douleur douloureuse dans les mollets qui survient après un long séjour en position statique, debout ou assise.
À mesure que la maladie se développe, des veines bleuâtres et tordues commencent à gonfler sous la peau, formant parfois des caillots. Un signe d'insuffisance veineuse chronique est un changement de couleur de la peau associé à une altération du trophisme (nutrition) des tissus. Des rougeurs étendues ressemblant à de l'eczéma, des cloques qui démangent et des nodules apparaissent. Le gonflement des jambes ne disparaît pas même après une nuit de repos.
Les signes de la forme réticulaire des varices se limitent au schéma vasculaire sous-cutané. Une lourdeur au niveau des mollets et de légères démangeaisons au niveau des vaisseaux sanguins dilatés peuvent survenir. Les troubles trophiques ne sont généralement pas observés.
Raisons du développement des varices
Les varices réticulaires surviennent en raison du remplacement du collagène de type 1 dans les parois des vaisseaux sanguins par du collagène de type 3. En conséquence, leur contractilité se détériore : après s'être dilatées, les vaisseaux ne reviennent plus à leur état d'origine. La cause de l'amincissement de la paroi vasculaire est l'activité excessive des enzymes qui détruisent les protéines de la matrice extracellulaire et l'élastine.
Chez la femme, l’hormone progestérone contribue à réduire le tonus des fibres musculaires lisses des parois vasculaires. Les œstrogènes réduisent le niveau d'antithrombine, augmentent la coagulation sanguine et provoquent le développement de processus stagnants.
La principale cause des varices des extrémités, accompagnées de l'apparition de nœuds et de bosses, est un dysfonctionnement des mécanismes valvulaires. Les valvules sont des plis formés par la paroi interne des veines. Normalement, ils ne fonctionnent que dans un seul sens : ils s'ouvrent sous la pression du flux sanguin et ne le laissent pas repartir. Si le mécanisme valvulaire est affaibli, le sang reflue (reflux), provoquant une dilatation des parois des veines et une inflammation de leur paroi interne. Par la suite, le processus pathologique se propage aux couches plus profondes de la paroi veineuse. Ses fibres musculaires commencent à être remplacées par des fibres cicatrisées et une atrophie se produit. Les parois ne se contractent plus et leurs structures collagènes sont détruites. La veine se tord en spirale.
L'augmentation de la pression dans les vaisseaux provoque un dysfonctionnement de la pompe musculo-veineuse. Il s'agit d'un système qui régule le pompage du sang vers les muscles lors de l'exercice et de la relaxation (« cœur périphérique »). Il en résulte une congestion et une insuffisance veineuse.
Les facteurs provoquants sont :
- hérédité : dans la plupart des cas, les varices sont causées par des mutations des gènes responsables de la structure des valvules et des parois veineuses ;
- excès de poids;
- mode de vie sédentaire;
- charge accrue sur le système veineux des extrémités en raison du travail debout;
- grossesse et accouchement, ménopause, déséquilibres hormonaux.
Les varices peuvent être causées par une mauvaise mobilité du pied due à des chaussures inconfortables, ainsi que par de mauvaises habitudes : tabagisme, abus d'alcool.
Diagnostic
Les principales méthodes de diagnostic des varices comprennent un examen visuel effectué par un chirurgien vasculaire, au cours duquel il évalue l'état des veines superficielles et profondes et identifie les signes de malnutrition tissulaire. Le patient est ensuite envoyé pour un diagnostic plus approfondi.
- Échographie recto-verso. Il permet d'évaluer l'état des valvules, la force et la direction du flux sanguin, la taille des vaisseaux sanguins et d'identifier la présence de caillots sanguins.
- Etude des fonctions valvulaires : tests de compression, marche simulée, manœuvre de Parana.
- La phlébographie de contraste aux rayons X est une radiographie avec un agent de contraste injecté dans les veines. Il aide à évaluer la fonction valvulaire, la perméabilité des veines et à détecter les caillots sanguins.
Pour clarifier le diagnostic, le médecin peut prescrire une tomodensitométrie, une IRM, une thermographie, une radiophlébographie, une échographie intravasculaire, des analyses sanguines de coagulation, etc.
Avis d'expert
Les varices sont bien plus que de simples veines disgracieuses qui dépassent sous la peau. Les complications des varices sont extrêmement désagréables.
- Troubles trophiques. De grandes taches brunes apparaissent sur les jambes ou les cuisses, et de gros ulcères qui démangent, sont douloureux et ne guérissent pas.
- La thrombophlébite est une inflammation des parois veineuses, accompagnée du dépôt de masses thrombotiques sur celles-ci. La veine thrombosée devient rouge, s'épaissit, fait mal et la température autour d'elle augmente. Extérieurement, cela ressemble à un abcès. Cela menace la propagation de l’infection dans tout le corps.
- Saignement. Le saignement d’une veine dilatée rompue peut survenir à la fois à l’intérieur et à l’extérieur du tissu. Le saignement est intense et nécessite l'appel d'une ambulance.
- Thromboembolie. Un caillot sanguin qui se forme à l’intérieur d’une veine dilatée peut se rompre et bloquer des artères vitales, comme l’artère pulmonaire. Cette condition entraîne souvent une mort instantanée.
Un diagnostic rapide aidera à prévenir les conséquences graves des varices et à identifier les causes qui les ont provoquées.
Traitement des varices
Le traitement spécifique des varices réticulaires comprend plusieurs domaines.
- Thérapie par compression : porter des bas de classe A et I de maintien (bas, collants) pour éviter le reflux sanguin.
- Pharmacothérapie - prise de médicaments phlébotoniques pour augmenter le tonus des veines. Ces remèdes ne supprimeront pas les signes extérieurs, mais élimineront les symptômes subjectifs sous forme de lourdeur, de gonflement et de douleur douloureuse.
- La phlébosclérose est le collage de petits vaisseaux en y introduisant des substances sclérosantes. La microsclérothérapie permet d'éliminer les réseaux vasculaires.
- Thérapie au laser – vous permet d'éliminer les défauts mineurs restant après la microsclérothérapie. Pendant la procédure, le médecin applique un faisceau lumineux sur les zones touchées.
Une partie importante de la thérapie consiste en des exercices thérapeutiques, une perte de poids, le port de chaussures confortables et une activité physique régulière.
Pour le traitement chirurgical des varices, accompagnées de l'apparition de ganglions, deux méthodes sont utilisées : la phlébectomie classique et l'oblitération thermique intraveineuse. La première méthode est considérée comme obsolète. Elle comprend la ligature de la jonction de la veine avec le fémur commun et l'ablation de la partie affectée du tronc. La méthode se caractérise par un traumatisme accru et un risque élevé de récidive.
L'oblitération thermique est une méthode de traitement douce et peu invasive. Par une petite incision, le médecin insère un cathéter avec un laser dans la veine, allume le rayonnement et le retire lentement. Lorsque le laser se déplace, il scelle la veine en augmentant sa température. Elle se résorbe ensuite progressivement.
Prévention
Pour prévenir le développement ou la récidive des varices, les personnes à risque doivent :
- minimiser la charge statique sur les jambes ;
- manger rationnellement et, si nécessaire, prendre des veinotoniques prescrits par votre médecin ;
- portez des bas de contention lorsque vous restez longtemps dans une position statique.
Il est utile de soumettre régulièrement votre corps à des exercices cardio pour entraîner votre cœur et vos vaisseaux sanguins.
Réhabilitation
Pendant la période de récupération après l'opération, le patient doit porter des bas de contention, minimiser la charge sur les jambes, éviter la surchauffe et prendre les médicaments prescrits par le médecin. La durée totale de la rééducation dépend de l'étendue de l'opération et de la présence de complications.

























